骨髄異形成症候群|主な血液の病気の解説|診療案内|慶應義塾大学医学部 血液内科


5q-症候群の骨髄異形成症候群に対してレブラミドは明らかに奏功し、2010年に承認された。 「低リスクの治療は、血中に正常な血液細胞を補うことが主たる目的になります」と照井さん。 好中球減少例には顆粒球コロニー刺激因子(G-CSF)の投与を行いますが、G-CSF投与は芽球の増加を刺激するリスクも高いので、G-CSFと少量のキロサイド(AraC)を併用すると有効な例があります。
13

5q-症候群の骨髄異形成症候群に対してレブラミドは明らかに奏功し、2010年に承認された。 「低リスクの治療は、血中に正常な血液細胞を補うことが主たる目的になります」と照井さん。 好中球減少例には顆粒球コロニー刺激因子(G-CSF)の投与を行いますが、G-CSF投与は芽球の増加を刺激するリスクも高いので、G-CSFと少量のキロサイド(AraC)を併用すると有効な例があります。
13未成熟細胞(芽球)の割合• 増殖能力が高い変異細胞が生まれ、急性白血病に移行する例もあり、前白血病状態とも呼ばれています。

病態 [ ] に造血幹細胞の前腫瘍細胞である異型が生じ、正常幹細胞を凌駕して増殖する結果として正常の造血が抑制される。 Rozovski U, Keating M, Estrov Z 2012 The significance of spliceosome mutations in chronic lymphocytic leukemia. MDSはにおけるに起因すると考えられているが、これらの病気の原因となる特異的異常については依然として不明なところが多いままである。
以前彼が白血病になってしまいましたと相談させていただいた者です。
治療期間が長くなることが多く、また抗がん剤や支持療法に必要な輸血・血液製剤の費用などで、医療費が高額になることがあります。


これら異常幹細胞から増殖・分化した血球はさまざまな異常形態(異形成)を示し、その多くはアポトーシスに陥り無効造血となります。 赤血球、血小板、白血球がそれぞれ成熟する3系統の過程に同時に異常が発生する場合だけでなく、まずそれぞれの過程に異常が生じて、次第に3系統へと進行していく場合もあります。
11造血幹細胞移植は、がん化している造血幹細胞を抗がん剤などで死滅させたあと、正常な造血幹細胞を移植する治療法。 組織の過剰鉄は活性酸素種の産生を亢進させることで組織障害を引き起こしていると考えられている。
中には長年にわたり発症前とほとんど変わらぬQOLを保てる方もいます。 一方で、骨髄異形成症候群は、骨髄で「形態異常(異形成)」を呈した血球が増えます。
18長期に渡り輸血を繰り返す場合、フェリチン値などを参考にしながらデフェラシロクスの使用を考慮します。 芽球増加を伴う不応性貧血 RAEB• 医学的には別の呼び名があると思います) 私もまだまだこの病気・治療法については勉強中ですので、詳しいことが申し上げられず残念です。

輸血が40単位を超えた場合発症するリスクが高くなる 1年以上の予後が見込まれる場合は,鉄キレート療法も行われる. 検査 [ ] 血液検査 [ ] 末梢血塗沫標本検査 造血低下と無効造血によりまたは2血球減少を示す。
15(3iiA) CQ2 輸血による鉄過剰症への鉄キレート剤が適応とされる状態は何か 推奨グレード カテゴリー2B 一年以上など一定の予後が期待されかつ,定期的な赤血球輸血を必要とするMDSで,輸血による鉄過剰状態に至った場合には鉄キレート療法を実施する。 症状や検査の結果によっては、、が行われます。

これを無効造血といいます」 そう語るのは、がん研有明病院血液腫瘍科部長の照井康仁さん。
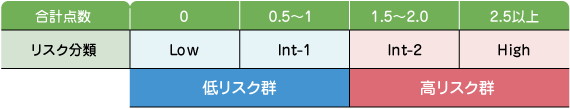
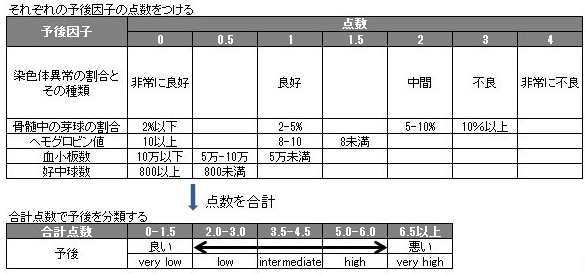
こんにちは。 MDSのなかで高率に急性骨髄性白血病(AML)へ移行する可能性の高い例は高リスク群に分類されます。